中醫治療案例:脾虛血瘀型濕疹的「瞑眩反應」與自我調節
患者基本資料:
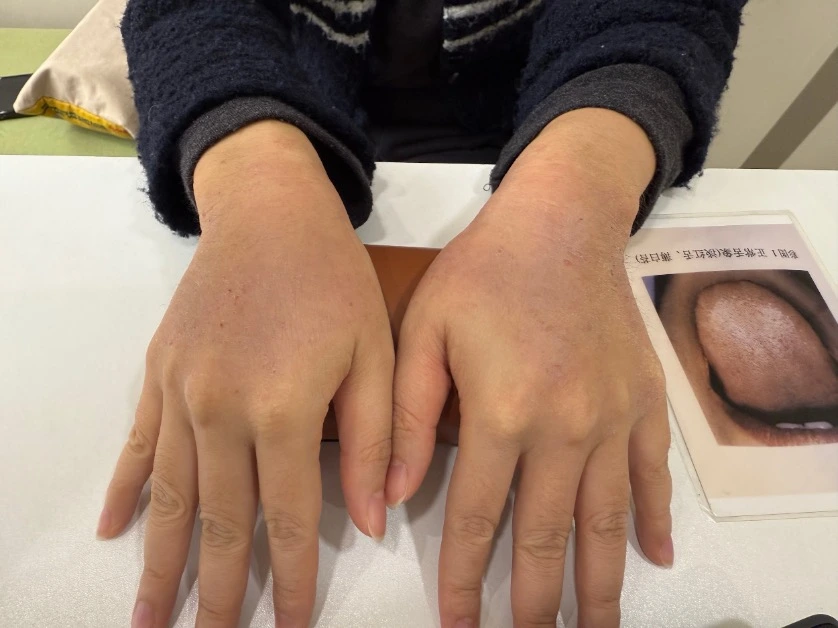
2026.1.20 手部濕疹案例(脾虛型血瘀型手部濕疹)
● 姓名:林女士
● 年齡:38歲
● 就診日期:2025年12月30日
● 主訴:雙下肢及腰腹部暗紅色丘疹、斑塊,伴嚴重瘙癢及皮膚乾厚,反覆發作逾半年。
現病史與辨證:
患者平素飲食不節,嗜食生冷,長期便溏、倦怠乏力。半年前開始出現皮膚紅疹,逐漸轉為暗紅色,局部皮膚增厚、色素沉著,抓痕累累。西醫診斷為「慢性濕疹(苔蘚化期)」,使用外用類固醇效果不顯。舌質淡紫、邊有齒痕及瘀點,苔白膩,脈沉細澀。
● 中醫診斷: 濕瘡(慢性濕疹)
● 辨證: 脾虛濕蘊,兼有血瘀
● 病機分析: 患者脾陽不足,運化失職,致水濕內停,外泛肌膚為濕疹;病久濕邪阻滯經絡,氣血運行不暢,形成「濕瘀互結」之局。皮色暗紅、肥厚、舌紫瘀點均為典型血瘀徵象。
治療原則: 溫陽健脾,祛濕化瘀。
治療過程與特殊反應
第一週(12月30日-1月6日):服藥後「皮損暫時擴大」
1. 中藥處方(附子理中湯合桂枝茯苓丸加減):
2. 方解:
以附子、乾薑、黨參、白朮溫振脾陽,治其本虛;茯苓利濕;桂枝、桃仁、丹皮、赤芍溫通經脈、活血化瘀,治其標實。
3. 治療反應(關鍵階段):
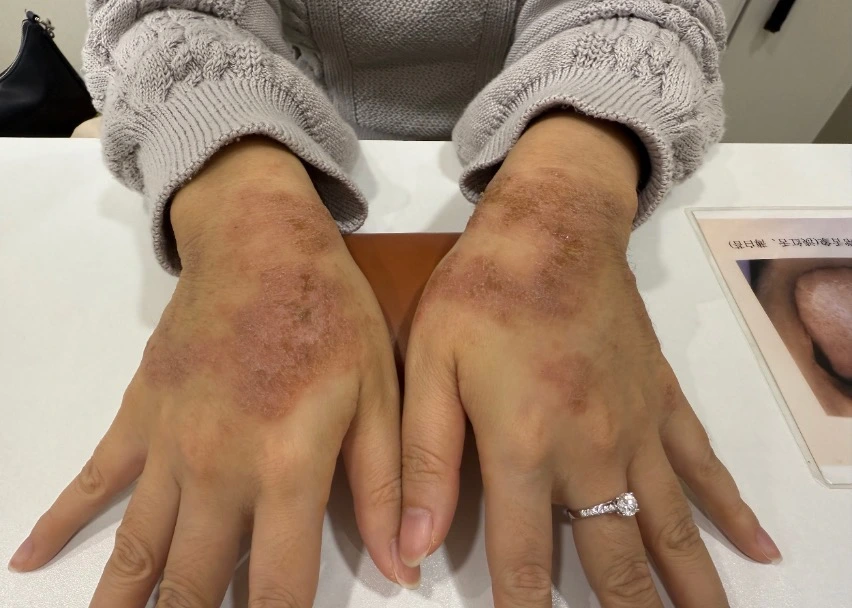
服藥3-5天後,患者回饋: 原皮損邊緣出現輕微擴散,顏色轉為更鮮紅,瘙癢感在頭兩天有短暫加劇。
患者一度非常焦慮,擔心治療無效或病情惡化。
醫師解析(與患者溝通): 此現象可能為 「瞑眩反應」 或 「托毒外透」 之象。解釋如下:
患者體內積聚已久的「濕瘀之邪」原本鬱閉於較深層的腠理之間。溫陽活血藥力進入後,如同陽光融化冰雪,推動這些病邪由裡出表、從深層向淺層透達。
皮損暫時的「擴大」和「轉紅」,是深伏之邪被驅動至體表的表現,是氣血開始鼓動、正邪交爭加劇的標誌。
醫囑: 囑咐患者切勿驚慌,暫停搔抓,繼續服藥觀察,並加強皮膚保濕護理。
第二週(1月6日-1月13日):病邪外透,自我修復啟動
1. 病情變化:
○ 原擴散的紅疹區域,在未新增外用藥的情況下,顏色逐漸變淡,中央開始出現消散、收斂的跡象。
○ 新發的鮮紅皮疹在一週內迅速平復、消退。
○ 最關鍵的變化是:原有暗紅、肥厚的核心皮損區域,開始變軟、變薄,瘙癢程度顯著減輕(約減少50%)。
○ 患者自覺身體溫熱感增加,大便成形,乏力感改善。
2. 病機轉歸分析:
○ 這標誌著 「身體自我回復機制」被成功激發。藥力已將深層的濕瘀病邪「托出」至體表,體表的氣血循環被激活,人體自身的修復能力(正氣)開始占據主導。
○ 「脾主肌肉四肢」、「脾主運化」的功能得到恢復,水濕得以正常代謝,新血得以化生並濡養皮膚。
3. 調整方案:
○ 中藥微調: 減少「攻邪」之力,增強「扶正」之功。加生黃耆、當歸,以益氣養血,助力皮膚修復。
○ 配合針灸: 取穴足三里(健脾)、血海(調血)、膈俞(血會)、三陰交(滋陰活血),用補法,每週1次,以鞏固療效,促進局部氣血流通。
第三週(1月13日-1月20日):正氣來復,顯著好轉
● 皮膚表現: 皮損面積較治療前縮小超過70%,色素沉著明顯變淡,皮膚質地接近正常,夜間瘙癢基本消失,睡眠品質大幅提升。
● 全身狀況: 精神、食慾、二便均顯著改善。舌質轉為淡紅,瘀點減少,苔薄白,脈象較前有力。
● 治療方案: 中藥改為溫和扶正的中藥入如參苓白朮丸鞏固身體,繼續針灸。強調飲食起居調養,避食生冷,適當運動。
案例總結與討論
一般市民有個在香港,大多數人對濕疹治療的認知,往往停留在「慢慢消炎、逐漸消退」的框架內。無論是使用類固醇藥膏抑制發炎,還是透過保濕修復皮膚屏障,主流思路偏向「安撫」與「抑制」。許多患者甚至認為,治療過程中皮疹「擴散」或「加劇」必然是治療失敗或過敏反應。
然而,中醫治療濕疹——尤其是對於那些纏綿難癒、反覆發作的慢性或頑固性濕疹——卻可能呈現一種截然不同的病理轉歸邏輯:「脫毒排膿」或「托邪外出」。這並非病情惡化,而是一種深層次的治療反應。
中醫濕疹「托邪外出」輔助食療:三豆苡仁解毒湯
在濕疹經歷中醫治療的「托毒外透」階段,身體正氣與病邪交爭,皮膚或有暫時性活躍反應。此時輔以恰當食療,能健脾利濕、清熱解毒、扶助正氣,幫助身體更順暢地完成「脫毒」過程,緩解不適,促進修復。
以下食療方適合在醫師指導服藥期間,作為日常飲食輔助。
三豆苡仁解毒湯
綠豆:清熱解毒,涼血消腫。針對外透的熱毒。
● 赤小豆:利水除濕,消腫排膿。針對濕毒與水腫。
● 黑豆:補腎活血,利水解毒。兼顧扶正與祛邪,防清熱利濕過度傷陰。
● 生薏苡仁:清熱利濕,健脾排膿。針對濕毒與脾虛之本。
● 陳皮:理氣健脾,燥濕化痰。助運化,防豆類滋膩礙胃。
● 生薑:溫中散寒,和胃止嘔。反佐綠豆、薏苡仁之寒涼,保護脾胃陽氣。
此方組合,清補兼施,寒溫並用,既可輔助清利濕熱毒邪,又能顧護脾胃正氣,非常符合香港潮濕氣候及濕疹患者常見的脾虛濕蘊夾熱體質。
材料(2-3人份)
● 綠豆 30克
● 赤小豆 30克
● 黑豆 30克
● 生薏苡仁 50克
● 陳皮 1角(約5克)
● 生薑 3薄片
● 蜜棗 2枚(用於調味,也可不加)
1. 將綠豆、赤小豆、黑豆、生薏苡仁洗淨,用清水浸泡2小時。
2. 陳皮浸軟,刮去內瓤。
3. 將所有材料(包括浸泡的水)放入湯鍋中,加入約1.5升清水。
4. 大火煮沸後,轉小火慢熬1至1.5小時,直至所有豆類軟爛開花。
5. 可根據口味,飲用前加入少量天然海鹽或紅糖調味(急性發作期建議少糖鹽)。
6. 飲用方法:主要喝湯,豆類可酌情食用。每週可飲用1~2次。
並非人人適用:此方性偏涼潤,適用於濕熱夾雜或脾虛濕蘊化熱的證型。若您的濕疹表現為皮膚極度乾燥、蒼白、不紅不腫、遇冷加重(寒濕或血虛風燥證),則不適合此方。服用前請務必諮詢您的中醫師。
配合治療,不取代藥物:此為輔助食療,絕不能代替正規中藥處方或針灸治療。應在醫師指導下,與內服中藥錯開1-2小時服用。
觀察身體反應:服用後若感覺身體舒暢、瘙癢減輕、二便通暢,為對證。若出現腹瀉、胃寒或疲倦加重,可能過於寒涼,應減量或停用。
1. 「瞑眩反應」的辨識: 本案展示了在治療某些慢性、深伏性皮膚病(特別是虛中夾實、有瘀血者)時,初期可能出現的「暫時性加重」現象。這需要醫師有準確的預判和清晰的解釋,也需要患者有足夠的信心和耐心。
2. 治療邏輯: 遵循「扶正透邪」的原則。前期用溫陽活血藥,目的不僅是「對抗」病邪,更是喚醒和增強人體自身的氣血運行與排病能力。當身體的自我修復系統(正氣)被啟動後,療效便會進入良性循環。
3. 脾虛與血瘀的關係: 本案深刻體現了「脾為氣血生化之源」和「久病必瘀」的理論。脾虛導致濕蘊和氣血不足,氣虛無力推動血行,濕邪又阻礙經絡,終致血瘀。治療必須脾、濕、瘀三者同治,順序和比重拿捏是關鍵。
4. 預後與調護: 此類體質的患者,即使皮膚症狀好轉後,仍需長期注重溫養脾胃、避免生冷油膩、保持規律作息與情緒舒暢,方能減少復發,達到長治久安。
(重要提示: 臨床上任何用藥後皮疹擴大的情況都需謹慎對待,必須由經驗豐富的中醫師仔細鑑別是「瞑眩反應」還是「藥物不對證或過敏」。患者切勿自行判斷或處置。本案為詮釋特定中醫病理機轉的教學案例,實際診療請務必尋求專業醫師幫助。)